腸道菌群在帕金森病中的可能發病機制、防治現狀(二)
3腸道菌群在PD發病中的可能機制
3.1腸道菌群影響腸道屏障的通透性
腸道穩態的維持離不開完整的腸道屏障,腸道屏障的受損可能會導致有害物質(毒素、細菌)等進入體內,誘導腸道及全身炎癥反應。研究表明,腸道菌群的失調會影響腸道屏障并增加腸道通透性。PD腸道菌群失調的主要特征之一是產生SCFAs的細菌數量減少,而SCFAs在維持腸道上皮組織的完整性方面發揮著重要作用,其數量的減少可能直接或間接地導致腸黏膜屏障的損傷和通透性的增加,使ENS更易受到病原體的侵害,引發炎癥反應。李劍蘭等[30]研究發現,PD患者腸道菌群結構發生變化,產生SCFAs的細菌數量減少,從而降低了SCFAs的含量;這一改變導致腸道屏障受損,腸神經更容易受到病原體的侵害,引發體內炎癥,并通過腸腦軸影響CNS,進而促進PD的發生與發展。Hasegawa等[31]研究表明,PD患者糞便樣本中乳桿菌屬(Lactobacillus)數量相對增多,普雷沃氏菌屬數量相對減少,而普雷沃氏菌屬數量的減少可能會使PD患者腸道黏蛋白合成量下降,從而增加腸道的通透性,進而加速PD的發展進程。
此外,一些動物研究表明,腸道屏障的受損可能導致PD的發生與發展。研究發現,腸道通透性增加引發α-syn在腸道神經元及黑質多巴胺能神經元中的異常聚集,進而導致老年α-syn轉基因小鼠出現神經元退行性改變[32]。腸道屏障的損傷與PD的發生密切相關,但確切的機制需要更多的研究來證實。
3.2腸道菌群影響神經炎癥
神經炎癥是PD常見的發病機制之一,而神經炎癥的重要特征之一是中樞內膠質細胞的激活。膠質細胞的激活會導致促炎因子和細胞毒性分子的增加,進而損害神經元活性并導致神經退行性病變。腸道菌群失調繼而影響其代謝產物,如SCFAs、LPS、TMAO、BAs的含量,導致腸道炎癥,隨后代謝產物和促炎因子可進入循環系統并穿過血腦屏障,從而引起神經炎癥。SCFAs的減少會上調輔助性T細胞17(T helper cell 17,Th17)發揮促炎潛能,下調調節性T細胞,增加腸道屏障的通透性,引起神經元炎癥,導致神經退行性變[33]。較高水平的腸源性LPS會破壞血腦屏障的完整性,從而引發神經炎癥和損傷[34]。在動物模型中,TMAO加劇了PD小鼠的運動功能障礙并且顯著激活了紋狀體和海馬中的膠質細胞,加重了PD小鼠的神經炎癥[35]。研究表明,BAs可以減少PD樣病理改變,牛磺熊去氧膽酸(tauroursodeoxycholic acid,TUDCA)預處理可以預防MPTP誘導的PD小鼠多巴胺能神經元損傷,抑制小膠質細胞和星形膠質細胞的激活,從而起到抗神經炎癥的作用[36]。
PD患者腸道菌群組成和腸道通透性改變,通過激活Toll樣受體(Toll-like receptors,TLRs)和天然免疫應答反應,增強α-syn的炎癥作用并導致α-syn的錯誤折疊[37]。隨后錯誤折疊的α-syn與小膠質細胞上的TLR2結合,進而激活下游涉及髓樣分化因子(myeloid differentiation factor 88,MyD88)和抑制核因子κB(nuclear factor kappa-B,NF-κB)的通路,觸發腫瘤壞死因子α(tumor necrosis factor-α,TNF-α)和白細胞介素-1β(interleukin-1β,IL-1β)的產生,加重神經炎癥損傷[38]。因此,腸道菌群的改變可能會導致神經炎癥,而抑制伴隨膠質細胞活化的神經炎癥,是PD的潛在治療靶點。
3.3腸道菌群調節內分泌紊亂
腸道菌群可以通過其代謝產物及神經遞質等多種因素調節內分泌紊亂,如SCFAs、GABA、5-HT等。
SCFAs可以通過內分泌途徑對PD發揮保護作用。在MPTP誘導的PD小鼠中,NaB通過刺激腸道胰高血糖素樣肽-1(glucagon-like peptide-1,GLP-1)的分泌,激活GLP-1受體在腦內發揮神經保護作用,減輕小鼠的多巴胺能變性[39]。在魚藤酮誘導的PD小鼠中,結腸、血清和黑質中GLP-1水平降低,經NaB干預后恢復,GLP-1可通過抑制神經炎癥在PD中發揮保護作用[21]。
5-HT是一種單胺類神經遞質,絕大多數的5-HT合成和分布于腸內分泌細胞中的腸嗜鉻細胞,在調節認知功能和腦功能中發揮重要作用。PD患者5-HT的水平較對照組降低,與抑郁和疼痛的嚴重程度相關[40]。5-HT類藥物對PD患者的抑郁癥狀有顯著改善[41]。GABA是一種抑制性神經遞質,可由乳酸桿菌和雙歧桿菌(Bifidobacterium)產生,對于維持腸道穩定和參與微生物-腸-腦軸調節具有重要作用。研究發現,PD患者基底神經節GABA水平明顯升高,而且與步態障礙程度相關,提示GABA參與PD的發病機制[42]。綜上所述,腸道菌群的改變通過調控免疫系統中的神經遞質來介導PD的發生發展。
以上關于腸道菌群及其代謝產物在PD發病中的可能機制或許會相互作用,共同介導PD的發生發展。簡而言之,腸道菌群及其代謝物通過影響機體的腸道黏膜屏障、神經炎癥、內分泌等方面參與到PD的發生發展中,相關機制圖解見圖1,具體機制有待進一步研究。
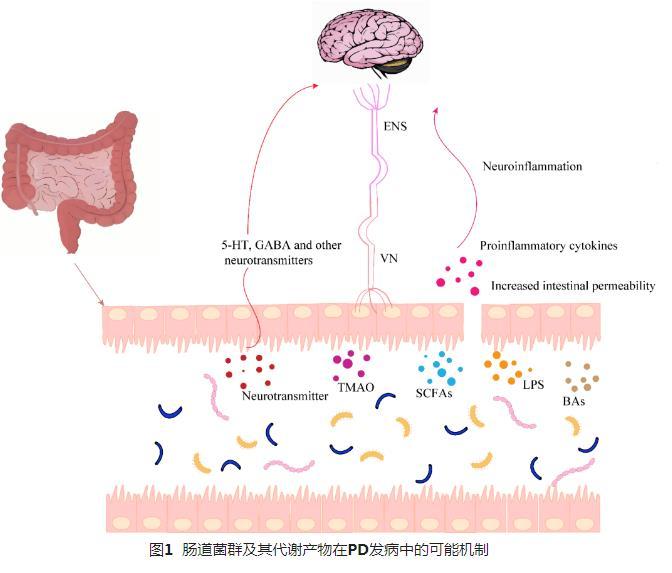
圖1腸道菌群及其代謝產物在PD發病中的可能機制
4通過調節腸道菌群來防治PD
通常情況下,腸道菌群的構成及數量保持著一種動態平衡,維持宿主的體內穩態。然而飲食習慣、藥物濫用和感染等會破壞這種平衡,進而影響宿主的腸道免疫及內分泌調節等功能,導致疾病的發生。近年來的研究表明,腸道菌群失調與PD的發生發展密切相關。目前,PD尚未找到理想的治愈手段,治療仍以藥物為主,主要是通過左旋多巴來緩解,但這些藥物主要針對PD患者的運動癥狀,對非運動癥狀的療效較為有限,甚至會加重PD患者的胃腸功能紊亂。隨著近年來對腸道菌群與PD之間關系的認識,通過調節腸道菌群的結構組成來治療PD成為熱點。將失調的腸道菌群轉化為健康的腸道菌群是當前腸道菌群治療的原則。
4.1補充益生菌
研究表明,益生菌對PD患者的胃腸道癥狀,如便秘、腹痛腹脹等具有緩解作用。在臨床試驗中發現,多菌株益生菌膠囊可以幫助緩解PD患者的胃腸功能障礙,如緩解便秘和改善排便習慣,提高患者的生活質量[43]。此外,益生菌在改善PD的神經系統功能中發揮重要作用。研究發現,益生菌干預能夠緩解小鼠運動功能障礙,減輕氧化應激水平,對PD小鼠的多巴胺能神經元起到保護作用[44]。以上研究表明,補充益生菌可能是PD潛在的治療方法,但益生菌治療PD的安全性、長期有效性及作用機制有待進一步研究。
4.2糞菌移植(fecal microbiota transplantation,FMT)
在臨床研究中,經FMT后PD患者的便秘和四肢震顫情況得到緩解[45]。在動物實驗中,FMT可顯著緩解PD小鼠腸道菌群失調,并通過抑制神經炎癥和減少TLR4/MyD88/TNF-a信號轉導,對PD小鼠起到保護作用[10]。另一項研究表明,與來自健康人類供體的糞便菌群移植相比,來自PD患者的糞便菌群移植到小鼠體內會加重小鼠的運動功能障礙,并增加小膠質細胞的激活,促進神經炎癥[18]。綜上所述,FMT可以改善PD腸道菌群失調,調節神經炎癥,進而發揮神經保護作用,但由于臨床試驗較少,數據有限,迫切需要更多高質量的研究數據來進一步確定FMT的安全性和有效性。
4.3飲食調整
流行病調查結果顯示,飲食對于包括PD在內的神經退行性疾病的發生發展具有重要作用。研究表明,飲食可能是決定腸道菌群結構和代謝功能最主要的因素[46]。地中海飲食被認為在改善腸道菌群與減輕炎癥方面具有積極作用。在一項隊列研究中發現,中年時期堅持地中海飲食習慣的女性,其晚年患PD的風險顯著降低,呈負相關關系[47]。地中海飲食強調攝入大量的植物性食物,攝入適量的魚類和葡萄酒,以及富含抗炎、抗氧化作用的食物,有助于維持腸道菌群的平衡與健康。此外,飲食中大量攝入不飽和脂肪酸也會影響腸道菌群的組成,減弱炎癥反應,減少氧化應激,從而減輕α-syn的聚集[48]。綜上所述,通過飲食調整來改善腸道菌群可能對PD的防治具有一定潛力,但仍需要更多的研究來驗證,并進一步探索更佳的飲食策略與治療方案。
4.4中醫藥干預
近年來研究表明,中醫藥在PD的治療中發揮重要作用。范建虎等[49]研究發現,PD患者經過柔肝通絡湯治療后,腸道菌群中雙歧桿菌、乳酸桿菌含量明顯增高,其作用機制可能與調節腸道菌群及腦-腸軸功能有關,并使患者血清5-HT水平明顯升高和α-syn水平降低。劉暢等[50]研究發現,經術虎合劑干預后,PD小鼠運動功能得到改善,小鼠黑質神經元尼氏小體量明顯增加,腸道菌群的豐富度及多樣性有所提高。中醫藥干預可以通過靶向腸道菌群參與PD的發病進程,為PD的治療策略提供新思路。
5小結及展望
綜上所述,腸道菌群的失調與PD的發生發展密切相關。腸道菌群失調可能通過影響腸道屏障的通透性、神經炎癥及內分泌紊亂等途徑,并通過微生物-腸-腦軸介導PD的發生發展。因此,加強對腸道菌群的研究對PD的防治具有重要意義。利用補充益生菌、糞菌移植、進行飲食調整和中醫藥干預等策略旨在恢復腸道菌群正常構成,改善PD癥狀,但其潛在的理論機制與臨床療效需進一步研究。
